- Periodoncia
- Alargamiento de Corona
- Cirugía Pre-protésica
- Profilaxis (Limpieza Dental)
- Mujeres y Salud Periodontal
- Ósea Guiada y Regeneración Tisular
- Terapia Periodontal de Soporte
- Tratamiento Periodontal
- Enfermedad Periodontal
- Halitosis
- Hipersensibilidad Dental
- Enfermedad Periimplantar
- Higiene Bucal
- El Injerto de Encía
- Recesión o Retracción Gingival
- Regeneración PRF- Sticky Bone
Periodoncia

La Periodoncia es la especialidad de la Odontología que busca prevenir, diagnosticar y tratar las enfermedades que afectan a las encías y hueso que rodean, soportan y protegen a los dientes o implantes, para mejorar y mantener la salud, comodidad, estética y función tanto de los dientes naturales como implantes dentales.
La Periodoncista (Especialista en Periodoncia, Dra. Vanessa Iñiguez) está capacitado para resolver problemas como:
- Enfermedad Periodontal (Periodontitis, Gingivitis)
- Enfermedad Periimplantar (mucositis, periimplantitis)
- Halitosis (mal aliento)
- Sensibilidad dental
- Recesiones gingivales (falta de encía)
- Agrandamientos gingivales (encías agrandadas)
- Movilidad dental
- Inserción alta de frenillos
- Falta de vestíbulo
- Falta de hueso o encía a través de regeneración o injertos, etc.
Si tienes uno de estos problemas visitanos!!!!
En Oralcorp te ofrecemos tratamientos de encías como:
- Terapia periodontal básica (no quirúrgico)
- Terapia periodontal quirúrgica
- Terapia de mantención periodontal
- Terapia periodontal regenerativa
- Regeneración tisular guiada
- Regeneración ósea guiada
- Injertos de tejido blando (encía) y duro (hueso)
- Cirugía de alargamiento coronario
- Plástica periodontal
- Microcirugía periodontal
- Corrección de defectos periodontales
- Elevación de seno maxilar
- Recubrimiento radicular
- Frenectomías
- Gingivectomías
- Preservación alveolar pos-extracción
- Preparación de sitios pre-implantológicos, etc.

Alargamiento de Corona
El alargamiento de corona se realiza en Periodoncia generalmente para mejorar la salud de las encías, preparar la boca durante un procedimiento, o corregir una “sonrisa gingival”. Un “sonrisa gingival” se utiliza para describir un caso en el que los dientes están cubiertos con un exceso de tejido de la encía que resulta en una sonrisa menos estéticamente agradable a la vista.
El procedimiento consiste en la remodelación o recontorneado del tejido de la encía y el hueso alrededor del diente en cuestión para crear una nueva relación de la encía y el diente. El alargamiento de corona se puede realizar en un solo diente, varios dientes o toda la línea de las encías.
El alargamiento de corona se requiere a menudo cuando el diente necesita una nueva corona u otra restauración. El borde de esa restauración es muy por debajo de la encía y no inmediato. También es necesario cuando el borde esta demasiado cerca del hueso o por debajo del hueso.
El alargamiento de corona nos permite llegar a la orilla de la restauración, lo que garantiza un ajuste apropiado al diente. También debe proporcionar suficiente estructura dental por lo que la nueva restauración no se suelte en el futuro. Esto le permite limpiar el borde de la restauración cuando se cepilla y pasar la seda para prevenir la caries y enfermedad de las encías.
¿Cuánto dura el procedimiento?
El alargamiento de corona dura aproximadamente una hora, pero dependerá en gran medida de la cantidad de los dientes implicados y si se necesita cualquier cantidad de hueso que ser eliminado. El procedimiento generalmente se realiza bajo anestesia local y consiste en una serie de pequeñas incisiones alrededor del tejido para separar las encías de los dientes. Incluso si sólo un diente requiere el procedimiento, es probable que sea necesario ajustar los dientes vecinos para permitir una mayor uniformidad remodelación. En algunos casos, será necesario la extracción de una pequeña cantidad de hueso también.
Las suturas y un vendaje protector se colocan para ayudar a asegurar la nueva relación de la encía al diente. Sus dientes se verán notablemente más largos inmediatamente después de la cirugía debido a que las encías ahora se han reposicionado. Usted tendrá que ser visto en una o dos semanas para quitar los puntos de sutura y evaluar su curación. El lugar de la cirugía debe ser completamente curado en aproximadamente dos o tres meses después del procedimiento.
Cirugía Pre-Protésica de Encías
La preparación de la boca antes de la colocación de una prótesis se conoce como la cirugía pre-protésica.
Con el fin de garantizar el máximo nivel de confort, algunos pacientes requieren procedimientos quirúrgicos orales menores antes de recibir una prótesis parcial o completa. Una dentadura se sienta en la cresta del hueso, lo que es muy importante que el hueso tenga la forma y el tamaño adecuado. Si un diente necesita ser extraído, el hueso subyacente podría quedar fuerte y desigual.
Para el mejor ajuste de una dentadura, podría tener que ser suavizadas o remodeladas las crestas óseas. De vez en cuando, podría ser necesario retirar antes de la inserción de la dentadura el exceso de hueso.
Uno o más de los siguientes procedimientos puede ser necesario realizar con el fin de preparar la boca para una prótesis:
- Modelado y remodelado óseo.
- La eliminación del exceso de hueso.
- Reducción de la cresta ósea.
- La eliminación del exceso de tejido de las encías.
- La exposición de los dientes retenidos.
Revisaremos sus necesidades particulares con usted durante su cita
Profilaxis (Limpieza Dental)

Una profilaxis dental es un tratamiento realizado para limpiar los dientes y las encías. La profilaxis es un tratamiento dental importante para evitar enfermedades como la gingivitis, la periodontitis, etc.
La profilaxis es un procedimiento eficaz para mantener la cavidad oral en la salud apropiado y detener la progresión de la enfermedad de las encías. Los beneficios incluyen:
Remoción de placa –
Tártaro (también conocida como sarro o cálculo) y la acumulación de placa, tanto por encima como por debajo de la línea de las encías, pueden dar lugar a graves problemas periodontales.
Desafortunadamente, incluso con un cepillado hogar adecuado y uso de hilo dental de rutina, puede ser imposible eliminar todos los desechos, las bacterias y los depósitos de los bolsillos de la goma. El ojo experto de un dentista o higienista dental usando equipo especializado es necesario para coger potencialmente perjudiciales acumulaciones.
Una sonrisa de aspecto saludable – Con encías sanas
Los cálculos y dientes amarillentos pueden disminuir drásticamente la estética de una sonrisa. La profilaxis es un tratamiento eficaz para librar a los dientes de estas manchas antiestéticas lo contrario.
Aliento más fresco –
El mal aliento (o halitosis) es generalmente indicativo de avance de la enfermedad periodontal. Una combinación de partículas de comida podrida (posiblemente por debajo de la línea de las encías) y el potencial se deriva de los resultados de la infección de las encías en mal aliento. La eliminación rutinaria de placa, cálculo, y las bacterias en nuestra oficina puede mejorar notablemente la halitosis y reducir las infecciones.
La profilaxis se pueden realizar en nuestras oficinas o por su dentista general. Se recomienda que la profilaxis se realizarán dos veces al año, como medida preventiva, pero se deben completar cada tres o cuatro meses para los que sufren de periodontitis. Cabe señalar que la enfermedad periodontal no puede ser completamente reversible, pero la profilaxis es una de las herramientas. Un examen en Oralcorp ® se puede utilizar para detener eficazmente su progreso.
Mujeres y Salud Periodontal

A lo largo de la vida de una mujer, los cambios hormonales afectan los tejidos de todo el cuerpo, incluidas las encías
Las fluctuaciones en los niveles ocurren durante la pubertad, el embarazo y la menopausia. En estos momentos, la posibilidad de la enfermedad periodontal puede aumentar, lo que requiere especial cuidado de su salud oral.
Pubertad
Durante la pubertad, hay un aumento de la producción de hormonas sexuales. Estos niveles más altos aumentan la sensibilidad de las encías y conducir a una mayor irritación de la placa y las partículas de alimentos. Las encías pueden hincharse, ponerse rojas y sentirse sensibles.
Menstruación
Síntomas similares a veces aparecen varios días antes de la menstruación. No puede haber sangrado de las encías, hinchazón de color rojo brillante entre los dientes y las encías, o llagas en el interior de la mejilla. Los síntomas desaparecen una vez iniciado el período. A medida que la cantidad de hormonas sexuales disminuye, también lo hacen estos problemas.
Embarazo
Las encías y los dientes también se ven afectados durante el embarazo. Entre el segundo y el octavo mes, las encías también pueden hincharse, sangrar, y llegar a ser rojas o sensibles. Grandes crecimientos pueden aparecer como una reacción a los irritantes locales. Sin embargo, estos tumores generalmente no presentan dolor y no son cancerosos. Pueden requerir la extirpación profesional, pero por lo general desaparecen después del embarazo. Siempre existe la posibilidad de una reaparición en el siguiente embarazo.
La salud periodontal debe ser parte de su cuidado prenatal. Cualquier infección durante el embarazo, incluyendo infecciones periodontales, pueden poner la salud de un bebé en riesgo.
La mejor manera de prevenir las infecciones periodontales es comenzar con las encías sanas y continuar para mantener su salud oral con el cuidado adecuado y la supervisión cuidadosa periodoncia.
Anticonceptivos Orales
La hinchazón, el sangrado y la sensibilidad de las encías también puede ocurrir cuando está tomando anticonceptivos orales, que son las hormonas sintéticas.
Debe mencionar los medicamentos que esté tomando, incluyendo los anticonceptivos orales, con anterioridad al tratamiento médico o dental. Esto ayudará a eliminar el riesgo de interacción con otros medicamentos, como los antibióticos con anticonceptivos orales – donde la efectividad del anticonceptivo se pueden disminuir.
Menopausia
Los cambios en el aspecto y la sensación de su boca pueden ocurrir si usted es menopáusica o posmenopáusica. Ellos incluyen sensación de dolor y ardor en el tejido de las encías y los sabores salados, picantes o ácidos.
Higiene oral cuidadosa en el hogar y la limpieza profesional puede aliviar estos síntomas. También hay sustitutos de saliva para tratar los efectos de la sequedad de la boca “.
Ósea Guiada y Regeneración Tisular
La Enfermedad Periodontal tradicionalmente ha sido tratada mediante la eliminación de las bolsas periodontales por el recorte de distancia el tejido de las encías infectadas y por volver a contornear el tejido óseo desigual. Aunque esto sigue siendo una forma efectiva de tratamiento de la enfermedad de las encías, procedimientos nuevos y más sofisticados se utilizan habitualmente hoy en día.
Uno de estos avances es la regeneración guiada del hueso, también se hace referencia a la regeneración de tejidos como guiada. Este procedimiento se utiliza para estabilizar los dientes en peligro de ser extraídos o para preparar la maxila para implantes dentales.
¿La enfermedad puede agravarse?
Como la enfermedad periodontal progresa, las bolsas de hueso degenerado desarrollan en la maxila. Estas bolsas pueden promover el crecimiento de bacterias y la propagación de la infección. Para hacer frente a estas bolsas, en Oralcorp ® puede recomendar la regeneración de tejidos.
Durante este procedimiento quirúrgico, las bolsas se limpian a fondo, y una membrana se instala entre el tejido blando y la bolsa en el hueso. Algunas de estas membranas son bioabsorbibles y algunas requieren remoción. La membrana cubre la bolsa para que el tejido blando de rápido crecimiento está bloqueado, y el hueso de crecimiento más lento puede comenzar a crecer, o “regenerar” a sí mismo.
La eficacia del procedimiento depende generalmente de la voluntad del paciente de seguir una dieta estricta postoperatoria y el cuidado oral cuidadosa. Oralcorp le ayudará a determinar si la cirugía de regeneración ósea es adecuado para usted.
Terapia Periodontal de Soporte
Conocida también como TERAPIA PERIODONTAL DE MANTENCIÓN. Es realizada al término del tratamiento periodontal activo, luego de un tiempo establecido por el especialista.
Las visitas de mantención periodontal deben incluir:
- Actualización de historia médica y dental
- Evaluar los tejidos blandos intra y extraorales, periodontales y perimplantares; así como tejidos dentarios y derivar si es necesario.
- Evaluar higiene oral y si es necesario realizar re-instrucción.
- Limpieza dental mecánica para desorganizar/remover la placa dental, biofilms, tinciones y cálculo. Agentes quimioterapéuticos locales o sistémicos como tratamiento complementario para enfermedades recurrentes o refractarias.
- Eliminación o mitigación de factores etiológicos o de riesgo, nuevos o persistentes.
- Identificación y tratamiento de áreas de patogenicidad periodontal nuevas, refractarias o recurrentes.
- Establecer el adecuado intervalo individualizado para el tratamiento de mantención periodontal.

Tratamiento Periodontal

En la cavidad bucal viven diversos microorganismos que constituyen la flora microbiana normal. Se estima que más de 500 especies diferentes de microorganismos pueden colonizar la boca. Normalmente estos microorganismos están en equilibrio debido a la regulación dada por diferentes factores tanto internos como externos. Por lo tanto, en términos generales, en una boca sana existe una relación benigna entre la flora microbiana y su huésped, puesto que no producen daño en EL PERIODONTO, que está formado por las estructuras que soportan y protegen al diente (hueso alveolar, ligamento periodontal, encía, cemento radicular)
La predictibilidad y posibilidades de éxito en el tratamiento periodontal son directamente proporcionales a la veracidad y contundencia de su diagnóstico. Varios obstáculos a los que se enfrenta el odontólogo general cotidianamente son: la dificultad de establecer un buen diagnóstico, plantear un diagnóstico oportuno de la enfermedad en sus estadios incipientes o subvalorar la gravedad de esta enfermedad.
La diversidad de criterios, parámetros, así como la gran cantidad de tipos de enfermedades periodontales hacen que el diagnóstico periodontal sea un reto y motivo de confusión para el odontólogo general, por ello, dentro de la ramas de Especialización de la Odontología, encontramos la Periodoncia que es la especialidad que busca prevenir, diagnosticar y tratar las enfermedades que afectan los tejidos que rodean y que dan soporte al diente o implantes.
Para poder establecer un plan de tratamiento periodontal ideal, se debe llegar a un diagnóstico definitivo a través de un examen periodontal completo que incluye múltiples herramientas que permiten al especialista establecer un diagnóstico y pronóstico de acuerdo a la condición individual del paciente.
Plan de Tratamiento de Encías
El plan de tratamiento debe ser utilizado para establecer los métodos y secuencia en el tratamiento periodontal y debe incluir:
- Educación al paciente: Capacitarlo respecto a la higiene oral personal y asesorarlo en el control de factores de riesgo (ej. Tabaquismo, estado general de salud, stress).
- Raspado y Alisado Radicular: Logra remover la placa bacteriana y cálculo supragingival y subgingival accesible, corregir las irregularidades de la superficie radicular. En algunos casos estos procedimientos pueden ser realizados junto con un abordaje quirúrgico.
- Controles periódicos post-tratamiento y refuerzo de la higiene oral del paciente si es necesario.
- De acuerdo a cada caso y de forma personalizada puede ser necesario el uso de Antisépticos y Antibióticos como coadyuvantes de tratamiento: Para reducir, eliminar o alterar calidad de patógenos microbianos.
Además de las anteriores pueden ser necesarias las siguientes alternativas de tratamiento de encías
- Procedimientos resectivos: Para reducir o eliminar sacos periodontales y crear forma gingival aceptable que permita la correcta higiene.
- Procedimientos para regeneración periodontal: para ayudar a recuperar los tejidos perdidos.
- Cirugía plástica periodontal para aumento gingival, corrección de recesiones o defectos del tejido blando o para otras mejoras en la cavidad bucal de carácter estético
- Terapia oclusal: para reducir movilidad dentaria, realizar ajuste oclusal, ferulizaciones o la instalación de dispositivos que reduzcan el trauma oclusal.
- Procedimientos periodontales Pre-protésicos: cirugía de acceso, procedimientos resectivos, procedimientos de reconstrucción o regeneración, alargamiento coronario, etc.
- Extracción selectiva de dientes, raíces o implantes: Para facilitar terapia periodontal, peri-implantar, promover el sitio del implante.
- Reemplazo de dientes por implantes dentales
- Procedimientos para facilitar tratamientos de ortodoncia incluyen (no únicamente) exposición dental, frenectomía, “fibrotomía”, aumento gingival, colocación de implantes.
- Manejo de interrelaciones sistémicas y periodontales cuando sea apropiado.
Los resultados esperados pueden verse afectados cuando:
- Hay inadecuado control de placa por parte del paciente
- Falta de cooperación del paciente
- Enfermedades sistémicas sin control médico
- Factores adversos para la salud tales como fumar, estrés o disfunción oclusal
- Factores anatómicos incorregibles o iatrogénicos.
- Entre otros.
Una vez dado de alta el paciente, este deberá que cumplir con la TERAPIA PERIODONTAL DE SOPORTE O DE MANTENCIÓN establecida por el especialista, ya que, de lo contrario, existe una gran posibilidad de que haya una recurrencia de la enfermedad.
Enfermedad Periodontal
En la cavidad bucal viven diversos microorganismos que constituyen la flora microbiana normal. Se estima que más de 500 especies diferentes de microorganismos pueden colonizar la boca. Normalmente estos microorganismos están en equilibrio debido a la regulación dada por diferentes factores tanto internos como externos. Por lo tanto, en términos generales, en una boca sana existe una relación benigna entre la flora microbiana y su huésped, puesto que no producen daño en EL PERIODONTO, que está formado por las estructuras que soportan y protegen al diente (hueso alveolar, ligamento periodontal, encía, cemento radicular)
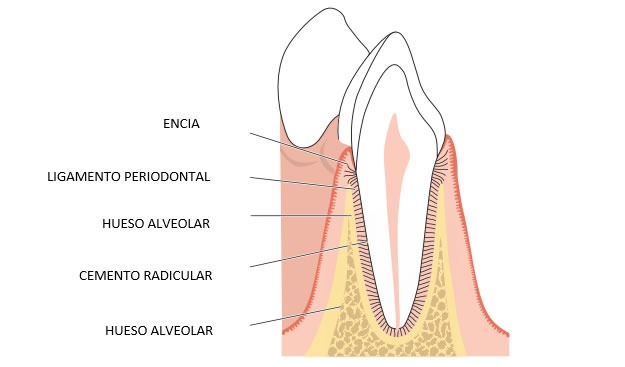
Pero cuando el medio ambiente bucal proporciona una condición adecuada existe un desequilibrio y un grupo de bacterias cambian y aumentan, provocando la destrucción del periodonto.
Entonces si siempre hay bacterias en la boca, por qué no todos los individuos tienen una enfermedad periodontal? Porque un microorganismo es necesario pero no es suficiente para provocar la enfermedad.
La enfermedad periodontal es considerada una enfermedad infecciosa – inflamatoria causada por microorganismos que colonizan la superficie dentaria, formando la PLACA BACTERIANA, cuando las condiciones de la boca son favorables para su crecimiento; y que de acuerdo al grado de compromiso puede llevar a la pérdida dentaria.
PLACA BACTERIANA:
Es el principal factor etiológico de la enfermedad periodontal. Se presenta como depósitos de color blanco amarillento que se adhieren a la superficie dentaria formando una biopelicula compuesta por microorganismos y sus productos bacterianos. Se conoce también como BIOFILM o BIOPELÍCULA
Dentro de las enfermedades más comunes producidas por el BIOFILM o PLACA BACTERIANA que afectan al ser humano están la caries y la enfermedad periodontal

CÁLCULO DENTAL o SARRO
Es la placa bacteriana que se endurece o calcifica. Se presenta como una masa de moderada dureza de color blanco- amarillento, oscuro o pardo.
Si no se remueve tanto la placa bacteriana como el cálculo las encías se inflaman, pudiendo haber sangrado, dolor, hinchazón, enrojecimiento de las encías y en ocasiones supuración. Lo que indica que estamos frente a un problema.
Las enfermedades periodontales como gingivitis y periodontitis tienen como agente causal principal la PLACA BACTERIANA pero su desarrollo puede ser modificado por condiciones sistémicas como diabetes, hábitos como fumar, estrés y trauma oclusal
GINGIVITIS:
Es la inflamación de la encía sin afectar los tejidos de soporte (ligamento periodontal, cemento radicular, hueso alveolar). Tiene diferentes grados de intensidad y se observan signos como inflamación, sangrado agrandamiento, dolor e incluso supuración de las encías, pudiendo haber movilidad dentaria debido a la inflamación.
Si no se trata esta enfermedad a tiempo puede evolucionar a una Periodontitis.
PERIODONTITIS
Es la inflamación de la encía y el periodonto de soporte, afectando significativamente el tejido conectivo gingival, ligamento periodontal, hueso alveolar y cemento radicular. Observamos formación de bolsas periodontales, acompañado de signos inflamatorios, pérdida de tejidos de inserción y hueso alveolar. Adicionalmente podemos observar supuración, movilidad, migración dental patológica y dolor.
Halitosis

La halitosis o mal aliento se puede describir como un olor ofensivo y desagradable que emana de la cavidad bucal. Afecta al 50% de la población con diferentes grados de intensidad. Puede ser reflejo de una enfermedad local o sistémica.
Generalmente el olor de la cavidad bucal varía con el tiempo, edad, sexo, horas pasadas desde la última ingesta. Y es modificado por algunos factores como la cantidad de saliva, flora oral Gram negativa (bacterias), pH, actividad de la musculatura oral y presencia de proteínas.
El mal aliento es un factor negativo para las relaciones interpersonales, pudiendo llegar a producir alteraciones en la conducta del individuo como aislamiento social y alteraciones psicológicas, que afectan el desenvolvimiento laboral, familiar y social de la persona.
Por lo tanto la halitosis es un problema de trascendencia personal que preocupa a mucha gente y que debe ser diagnosticado correctamente, con el fin de dar el tratamiento adecuado basado en la identificación del agente etiológico
ETIOLOGÍA
Puede ser de origen intra o extraoral, siendo 83% aproximadamente de los casos de halitosis de tipo intraoral mientras que el 17% aproximadamente de origen extraoral.
Halitosis intraoral
Es el resultado de la descomposición producida por las bacterias presentes en la cavidad bucal, de las partículas de alimentos, células descamadas, sangre y algunos elementos presentes en la saliva. Estas bacterias son las responsables de un proceso llamado putrefacción, que conducen a la producción de compuestos sulfurados volátiles (CSV). Otros componentes de aliento que pueden ser mal olientes son la putrescina, cadaverina, ácido butírico, propiónico, etc.
MAL ALIENTO MATUTINO
Es producto la actividad bacteriana sobre las células epiteliales descamadas y restos de alimentos que han permanecido en la boca durante toda la noche, es de origen intraoral
Dentro de las principales causas intraorales enumeramos:
- Deficiencia en la higiene dental
- Lengua saburral (lengua blanca)
- Enfermedad periodontal
- Pericoronaritis
- Alveolitis
- Boca seca
- Úlceras bucales
- Caries (cavidades cariosas permiten la retención de restos alimenticios y la posterior putrefacción)
- Otros elementos como los aparatos ortodónticos (brackets) y protésicos (placas), coronas, restauraciones deficientes (calzas) dificultan la higiene bucal contribuyendo con la halitosis
Halitosis extraoral
Existe un pequeño porcentaje de pacientes cuyo mal aliento está relacionado con la presencia en la saliva de compuestos que resultan de procesos y funciones corporales no orales. Por ello este problema no debe ser considerado de forma aislada y realizar un buen diagnóstico
Por ejemplo:
Dentro de las posibles causas extraorales de halitosis podemos citar:
- Problemas de origen nasal: es el más común cuando el problema no es intraoral, problemas como Sinusitis, secreciones, alteraciones que impiden el flujo normal de moco nasal.
- Anomalías como paladar fisurado
- Tuberculosis
- Faringitis
- Causa gastrointestinales: en casos de fístula entre el estómago e intestino, reflujo gástrico severo, infección por Helicobacter Pylori.
- Causas metabólicas: por ejemplo
- Síndrome de olor a pescado o Trimetilaminuria, que resulta de la incapacidad del organismo para metabolizar la colina, produciendo un olor a pescado en el aliento, orina y sudor.
- Personas con diabetes, anorexia o sometidos a dieta pueden tener un aliento con olor a acetona.
- Personas con problemas renales severos pueden manifestar un olor a orina característico, debido a la presencia de uremia.
- Personas con problemas hepáticos y biliares pueden tener un aliento desagradable con olor ratonil
- Ingesta de fármacos
- Carcinoma pulmonar, bronquial u orofaríngeo
- Cambios hormonales durante la ovulación, menstruación, embarazo, menopausia
- Alteraciones Psíquicas: existen individuos aparentemente sanos que se quejan de tener mal aliento sin que este pueda ser detectado por otras personas y una vez hechos los estudios respectivos no se encuentran causas locales o sistémicas, esto se conoce como HALITOSIS ILUSORIA o PSEUDOHALITOSIS
- Causas desconocidas
DIAGNÓSTICO
El diagnóstico de la halitosis es muy simple y se establece cuando se percibe un olor desagradable y ofensivo que emana de la boca de una persona al momento de hablar o cuando abre la boca. El reto se encuentra en establecer su etiología.
Existen formas más usadas para medir la halitosis son:
- Test organoléptico: se usa la nariz y se determina la intensidad del olor emanado.
- Monitores de sulfuro: miden la cantidad de compuestos volátiles
Tratamiento:
El primer paso para el tratamiento es determinar el origen si es intraoral o extraoral.
Al ser aproximadamente 90% de los casos de origen intraoral, puede ser tratado por el odontólogo y se puede realizar los siguientes procedimientos:
- Procedimientos mecánicos de limpieza del dorso lingual, dental, espacios interdentales, destatrajes supra y subgingival, Raspado y Alisado Radicular realizados por un profesional.
- Procedimientos químicos: uso de enjuagues bucales con agentes antimicrobianos
- Cambio de pasta dental
- Instrucción de higiene oral tanto dental, interproximal y del dorso de la lengua
- Combinación de estos procedimientos.
También deben tenerse en cuenta los siguientes aspectos de carácter nutritivo:
- Dieta que no contenga alto contenido de azúcares y grasas
- Evitar alimentos que provoquen mal olor bucal como el ajo y la cebolla
- Beber 2 litros de agua al día.
Y para 10% restante se debe hace una interconsulta con el otorrinolaringólogo.
En ORALCORP te ofrecemos tratamientos preventivos y especializados que le permitan mantener una buena salud oral. Pero es importante que acudas al dentista periódicamente
Hipersensibilidad Dental

La hipersensibilidad dental es un problema que afecta a varias personas, se puede definir como la sensación dolorosa causada al ingerir alimentos o bebidas frías, calientes, dulces o ácidos. También puede sentirse dolor al aspirar aire frío.
En un diente en condiciones normales, la dentina (la capa que rodea directamente el nervio) está cubierta por el esmalte (capa del diente visible) y juntos forman la corona dental y la encía rodea el diente.
Por algunas razones el esmalte dental que es la capa superficial dura del diente puede hacerse más delgado, es decir, se desgasta, proporcionando así menos protección.
Las encías pueden también retraerse por distintas causas, exponiendo raíz del diente.
La dentina contiene una gran cantidad de poros o conductos que corren desde la parte exterior del diente hacia el nervio (pulpa dental) en el centro. Cuando la dentina se encuentra expuesta el líquido que contienen estos conductos pueden ser estimulados por los cambios de temperatura o ciertos alimentos.
¿Qué la causa?
La hipersensibilidad dental puede ir o venir, pero no puede ser ignorada, aquí te presentamos algunas causas de este este problema:
- Cepillar los dientes de forma inadecuada y enérgica con un cepillo de cerdas duras ya que puede causar retracción o pérdida de encía
- El consumo de bebidas carbonatadas (gaseosas), alimentos o bebidas con alto contenido de ácidos, las cuales causan la erosión del esmalte y la exposición de la dentina
- Dieta rica en azucares, ya que contribuyen a la formación de caries que pueden causar sensibilidad.
- Apretar o rechinar los dientes, ya que causa el desgaste el esmalte dental, provocando la sensibilidad en la mayoría, o en todos, los dientes.
- Cepillarse con una crema dental muy abrasiva.
- Enfermedad de las encías, que puede causar la retracción de encías y exposición radicular.
- Un diente fracturado o fisurado puede exponer la dentina
Además, algunos tratamientos dentales pueden causar sensibilidad, algunos de ellos son: el blanqueamiento dental, las limpiezas dentales profesionales, etc. En general desaparece poco después de terminar el tratamiento. Ante cualquier inquietud, consúltanos en ORALCORP estamos gustosos de ayudarte.
¿Qué puedo hacer al respecto?
El primer paso es descubrir la causa, mediante un exhaustivo examen realizado por un profesional de la salud dental. Si la sensibilidad se debe a la dentina expuesta, existen varios pasos que usted y su odontólogo puede llevar a cabo para reducir la sensibilidad. Estos pueden incluir:
- Utilizar un cepillo dental de cerdas muy suaves
- Cepillarse correctamente para ayudar a prevenir la abrasión del esmalte y la retracción de encías, además debe realizar la limpieza dental e interproximal adecuada y 3 veces diarias para evitar alguna enfermedad de las encías
- Utilizar una crema dental especialmente formulada para ayudar a reducir la sensibilidad
- Evitar alimentos y bebidas carbonatadas o con alto contenido de ácidos.
Su odontólogo puede:
- Aplicar un barniz de flúor o desensibilizantes en las áreas sensibles para ayudar a fortalecer el diente
- Recetar una crema dental con alta concentración de flúor para utilizar todos los días
- Colocar una restauración dental en las áreas indicadas.
El paso más importante es visitar a un profesional de la salud dental para que determine la causa de tu sensibilidad dental, ven y visítanos en ORALCORP te ayudamos a encontrar una solución que funcione!!!
Enfermedad Periimplantar
Las enfermedades periodontales (alrededor de dientes naturales) se pueden clasificar en diferentes formas de gingivitis y periodontitis. El término gingivitis se refiere a una inflamación de las encías sin pérdida de los tejidos de soporte (encía, ligamento periodontal y hueso), mientras que la periodontitis, además de la inflamación gingival, se caracteriza por la pérdida de de hueso.
Las enfermedades periimplantarias (alrededor de implantes dentales) incluyen dos entidades: la mucositis peri-implantaria, que se corresponde con la gingivitis y la peri-implantitis, que se corresponde con la periodontitis.
Esta enfermedad es causada por infecciones bacterianas (más común) y la sobrecarga oclusal, o una combinación de ambos, pudiendo ser influenciada por factores ambientales y anatómicos.
Esta infección empieza con la formación de la placa bacteriana alrededor de la superficie del implante y su colonización por bacterias patógenas, esto provoca una inflamación de los tejidos circundantes, estableciéndose una enfermedad Periimplantar que de acuerdo a su avance puede ser:
MUCOSITIS PERIIMPLANTARIA:
Es una inflamación reversible de los tejidos blandos que rodean al implante dental ya oseointegrado y en función, sin signos de pérdida del hueso de soporte. (1era etapa)
PERIIMPLANTITIS:
Es la inflamación de los tejidos blandos que rodean al implante dental ya oseointegrado y en función, que involucra la pérdida de hueso alrededor de un implante dental. (2da etapa)
La mayoría de los estudios informan que la mucositis periimplantaria ocurre en alrededor del 80% de los pacientes portadores de implantes osteointegrados y que la prevalencia de la periimplantitis varía entre 28% y el 56% de los pacientes.
Por ello, debido al alto número de implantes que se están colocando en la actualidad, y al mayor número de años en función de los ya colocados, estas cifras aumenten exponencialmente. Es, por tanto, una problemática muy actual.

En la periimplantitis se puede apreciar clínicamente la presencia de placa bacteriana, una profundidad al sondaje mayor de 4mm, sangrado al sondaje, pérdida de hueso radiográfica y en casos más avanzados podemos encontrar, además, supuración e incluso movilidad del implante.
FACTORES DE RIESGO:
Factores con clara evidencia que los asocia a las enfermedades periimplantarias
- Enfermedad periodontal previa
- Tabaco
- Mala higiene oral
Factores con una limitada evidencia que los asocia a las enfermedades periimplantarias
- Diabetes no controlada
- Consumo de alcohol
Factores con una limitada y conflictiva evidencia que los asocia a enfermedades periimplantarias
- Influencia genética
- Superficie del implante
TRATAMIENTO PERIODONTAL
Para evitar estas enfermedades en primer lugar se debe preparar al paciente que va a recibir los implantes eliminado o controlando los factores de riesgo tanto antes de colocar los implantes como cuando ya han aparecido las complicaciones biológicas.
En muchos casos necesitamos higienizar las supraestructuras ya que en aras a una mayor estética o por un desconocimiento de la biología de los tejidos periimplantarios son realizadas de tal manera que impiden un adecuado acceso a la limpieza, siendo las causantes de retención de placa bacteriana con la consiguiente mucositis y periimplantitis.
Existen terapias para el tratamiento de esta enfermedad tanto no quirúrgicas y quirúrgicas, su elección va a depender del grado de avance de la enfermedad. Pero no hay ningún tratamiento que se considere de elección para la peri-implantitis y que muestre una superioridad clara con el resto.
Las no quirúrgicas se muestran eficaces en el tratamiento de la mucositis periimplantaria pero ineficaces para la peri-implantitis. Las quirúrgicas se muestran más eficaces para ambas que las no quirúrgicas.
Estos tratamientos deben ir acompañados de un mejoramiento de la higiene bucal, recomendar al paciente que deje el tabaco en caso de ser fumador y un establecimiento de una terapia de soporte periodontal.
Higiene Bucal

Cómo cepillarse
Para cepillarse las superficies externas de los dientes, coloque el cepillo en un ángulo de 45 grados, donde las encías y los dientes se unen. Mueva suavemente el cepillo en un movimiento circular varias veces. Use un poco de presión para que las cerdas del cepillo ingresen entre los dientes, pero sin que la presión cause molestias. Cuando haya terminado la limpieza de las superficies externas de todos sus dientes, pase a limpiar el interior de los dientes posteriores siguiendo las mismas indicaciones antes señaladas.
Para limpiar las superficies internas de los dientes anteriores superiores e inferiores, mantenga el cepillo verticalmente, mueva el cepillo de atrás y hacia delante de forma suave sobre cada diente. No olvide cepillar suavemente el tejido de la encía circundante.
A continuación, deberá limpiar las superficies de masticación de los dientes. Para ello, use movimientos cortos y suaves, de atrás hacia adelante. Cambie la posición del cepillo con la frecuencia necesaria para alcanzar y limpiar todas las superficies.
¿ Cómo se puede asegurar la limpieza dental?
Es recomendable al higienizarse los dientes que se mire en un espejo para asegurarse de limpiar cada superficie dental y mucosa. Una vez haya terminado el cepillado dental, limpie el dorso de la lengua, para ello saque la lengua y con movimientos de barrido de atrás hacia adelante colocando el cepillo de forma vertical limpie el dorso de la lengua. Esto puede ser realizado también con un limpiador lingual. Luego, enjuague vigorosamente para eliminar la placa que podría haber aflojado durante el cepillado.
Finalmente use el hilo dental para limpiar entre los dientes y completar su higiene bucal. Repita estos pasos 3 veces al día, después de cada comida y antes de ir a dormir, todos los días.
Si usted tiene dolor durante el cepillado o tiene alguna pregunta sobre cómo cepillarse correctamente, por favor, comuníquese con nosotros, en ORALCORP, estaremos gustosos de atender sus inquietudes.
Cómo usar el hilo dental
La enfermedad periodontal aparece generalmente entre los dientes, donde el cepillo no puede limpiar. El hilo dental es utensilio muy efectivo para eliminar la placa de las superficies interdentales. Sin embargo, es importante que la técnica sea adecuada. Las siguientes instrucciones le ayudarán, pero recuerde que se necesita tiempo y práctica.
Comience cortando un pedazo de hilo dental de 30 cm de largo. Envuelva suavemente la mayor parte del hilo alrededor del dedo medio de una mano. Envuelva el resto del hilo alrededor del dedo medio de la otra mano.
Para limpiar los dientes superiores, sujete el hilo con fuerza entre los dedos pulgar e índice de cada mano. Introduzca suavemente el hilo dental entre los dientes con un movimiento hacia arriba y de atrás hacia adelante. No fuerce el hilo dental para tratar de ajustarlo en el lugar. Lleve el hilo hacia la línea de las encías y luego hacia el contacto entre los dientes. Deslícelo en el espacio entre la encía y el diente hasta que sienta una ligera resistencia. Mueva el hilo dental hacia arriba y hacia abajo en el lado de un diente. Y luego repita el movimiento en el otro diente.
Recuerde que hay dos superficies de los dientes que necesitan ser limpiados en cada espacio. Lleve el hilo dental cada sitio de todos los dientes superiores. Tenga cuidado de no cortar el tejido de la encía entre los dientes. A medida que el hilo se ensucia, gire de un dedo a otro para obtener una sección nueva.
Para limpiar entre los dientes inferiores, guíe el hilo usando el dedo índice de ambas manos y repita las indicaciones dadas para los dientes superiores.
No se olvide de la parte trasera del último diente de ambos lados, superior e inferior.
Cuando haya terminado, enjuague vigorosamente con agua para eliminar la placa y las partículas de alimentos. No se alarme si durante la primera semana de uso de hilo dental sus encías sangran o sienta un poco de dolor. Si las encías duelen mientras usa hilo dental, podría estar haciendo la limpieza demasiado fuerte. A medida que use el hilo dental diariamente y elimina la placa dental, las encías se curan y el sangrado se detiene.
Limpieza del dorso lingual
La limpieza del dorso de la lengua puede realizarse utilizando un cepillo dental normal, mejor si es de tamaño pediátrico, usado exclusivamente para la lengua. Existen cepillos linguales o limpiadores linguales especiales para este fin. La limpieza debe comenzar por la parte más posterior que sea posible, evitando producir el reflejo nauseoso y daño a los tejidos blandos; sólo la práctica conducirá a que cada persona encuentre por sí misma la forma más apropiada de limpiar su lengua. Cuando el paciente tiene lengua saburral debe recibir las indicaciones pertinentes para que el raspado diario de su lengua que conduzcan a la recuperación del color rosado blanquecino normal que tiene este órgano.
Limpieza interdental o interproximal
Para la limpieza de los espacios interdentales se puede usar hilo dental o cepillos interdentales, siendo medios mecánicos de higiene oral que remueven partículas alimenticias y microorganismos responsables de la putrefacción.
Cómo elegir productos adecuados para la higiene bucal
Hay tantos productos en el mercado, que elegir el más adecuado puede ser difícil. ORALCORP te recomienda algunos tips para la selección de productos para el cuidado bucal que funcionarán para la mayoría de los pacientes:
- Siempre compre cepillos dentales de cerdas suaves, cabeza pequeña y mango ergonómico para su higiene y la de su familia.
- Los cepillos dentales eléctricos son seguros y eficaces en personas con discapacidad motriz y mental o adultos mayores.
- Hay pequeños cepillos (cepillos interproximales) que sirven para limpiar entre los dientes, pero si son utilizados de forma incorrecta podrían lesionar las encías, así que asegúrese de preguntar cómo usar apropiadamente estos cepillos a su dentista.
- Empiece utilizando hilo dental encerado ya que su uso será más fácil y cómodo.
- Las pastas dentales y enjuagues bucales fluorados pueden reducir las caries hasta en un 40% pero RECUERDE que no están recomendados para niños menores de seis años de edad.
- Elija siempre un enjuague bucal sin alcohol y no lo use por tiempo prolongado.
El Injerto de Encía
Cuando se produce una recesión de la encía, el cuerpo pierde una defensa natural tanto contra la penetración de bacterias y el trauma. Cuando la recesión de encías es un problema, la reconstrucción de las encías utilizando técnicas de injerto es una opción.
Cuando sólo hay una leve recesión, en algunos la encía sana a menudo se mantiene y protege los dientes, por lo que es necesaria la modificación de las prácticas de cuidado en el hogar. Sin embargo, cuando la recesión llega a la mucosa, la primera línea de defensa contra la penetración bacteriana se pierde.
Además, la recesión de las encías a menudo resulta en la sensibilidad de la raíz a los alimentos fríos y calientes, así como una apariencia antiestética de la encía y el diente. Cuando es significativa, la recesión de las encías puede predisponer al empeoramiento de la recesión y exponer la superficie de la raíz, que es más suave que el esmalte, lo que conduce a la caries de raíz y desgastes de raíz.
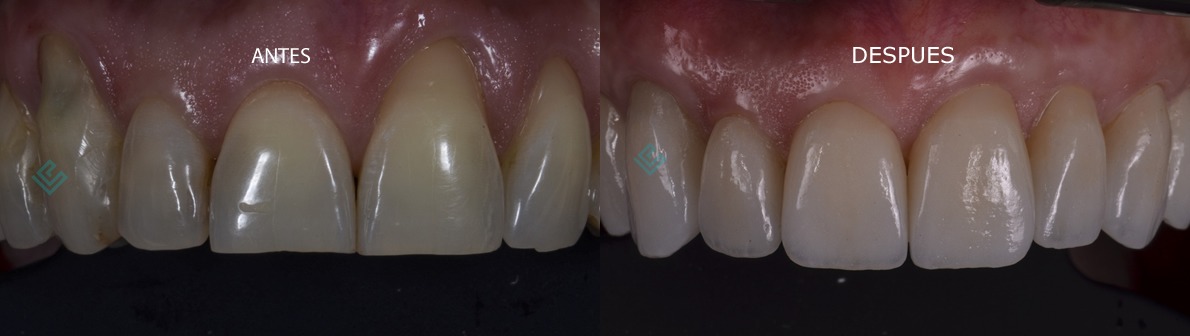

Un injerto gingival está diseñado para resolver estos problemas. Una fina pieza de tejido se toma desde el techo de la boca y suavemente se mueve sobre las áreas adyacentes para proporcionar una banda estable de encía insertada alrededor del diente. El injerto gingival puede ser colocado de una manera tal como para cubrir la parte expuesta de la raíz.
El procedimiento de injerto gingival es altamente predecible y resulta en una banda estable y sana de tejido adherida alrededor del diente
Recesión o Retracción Gingival
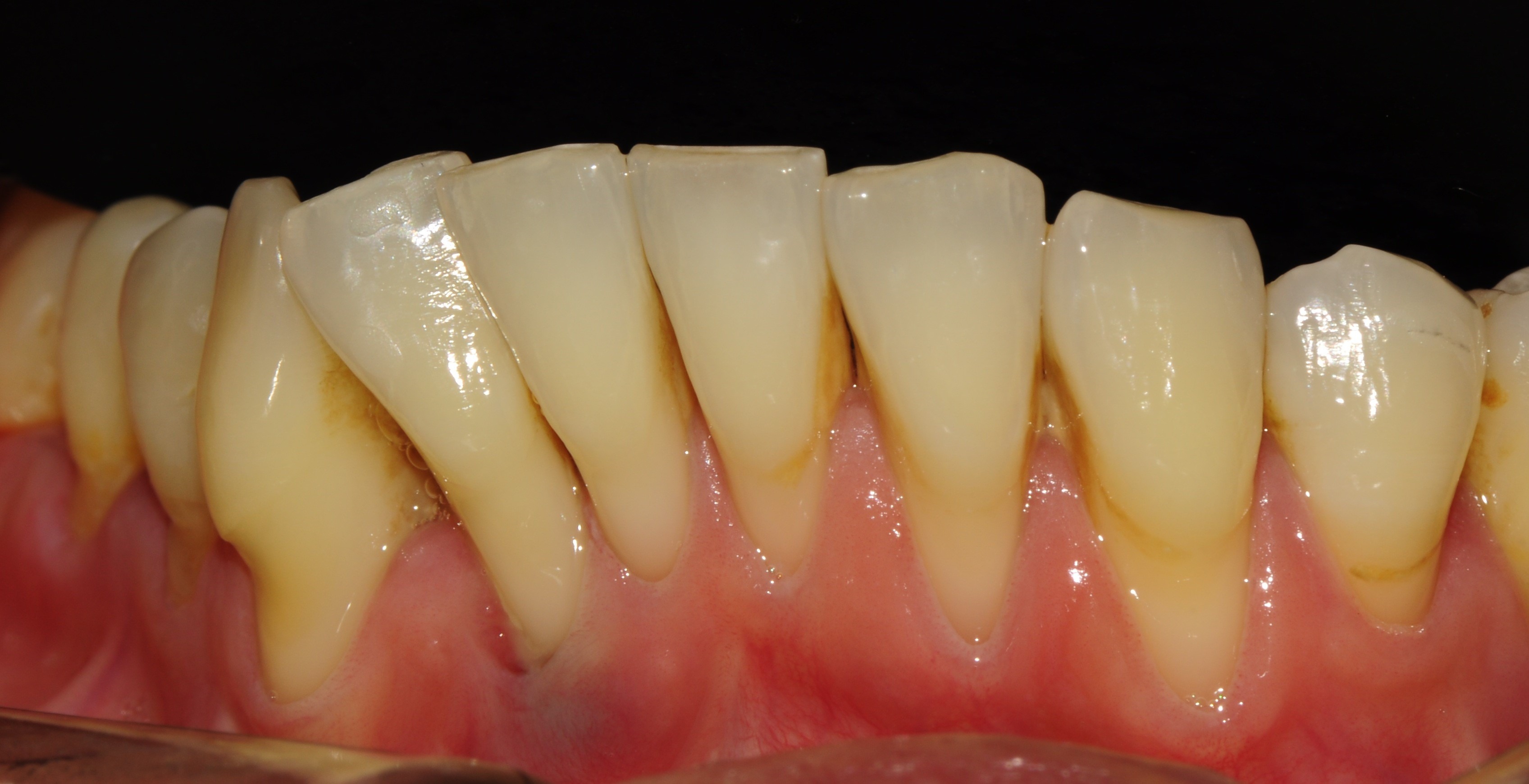
La recesión gingival es la migración del margen de la encía desde su posición normal en el límite entre la corona y raíz a lugares por debajo de este límite. Esto con lleva a la exposición de la superficie de la raíz del diente.
- Es más frecuente que la recesión se presente por vestibular del diente
- Afectan a niños y adultos
- Su prevalencia aumenta con los años
- Los adultos mayores a 50 años tienen el mayor grado de afección
- Esta condición es a menudo tratable
Está asociada a una estética indeseable, sensibilidad dental y caries cervical
Causas:
Factores predisponentes: Son condicionantes morfológico-anatómicos que determinan la posición del margen de la encía:
- Biotipo óseo y gingival
- Inserciones marginales de músculos y frenillos
- Malposición dentaria
- Fenestración y dehiscencia del hueso alveolar
Factores determinantes: Son aquellos que inciden directamente en la formación de la recesión gingival:
- Traumáticas:
- Cepillado Dental traumático
- Bruxismo (Hábitos Parafuncionales)
- Trauma de la Oclusión
- Inflamatorias: Enfermedad Periodontal
- Tratamiento ortodóntico
- Restauraciones cervicales (calzas en el cuello del diente) agravan la recesión
Etiología
La recesión gingival es una entidad de etiología multifactorial, que no ha sido totalmente aclarada. La revisión de la literatura sobre los factores más importantes relacionados con la patogénesis de la recesión gingival nos lleva a las siguientes conclusiones:
La falta de encía adherida no predispone la aparición de recesión gingival si se consigue un buen control de placa y éste se realiza mediante una técnica de cepillado atraumática y con un cepillo de cerdas suaves.
Los frenillos pueden favorecer el desarrollo de recesión gingival mayoritariamente en dos casos: cuando el frenillo tiene una inserción papilar y cuando el frenillo se inserta en tejido gingival y existe falta de encía adherida.
Los dientes inclinados hacia fuera suelen tener una banda de encía adherida más delgada por vestibular que los dientes situados correctamente en la arcada. Cuando los dientes emergen en malposición pueden presentar dehiscencias del hueso alveolar. Si un diente presenta una dehiscencia, pero existe una adecuada banda de encía adherida, es improbable que se produzca una recesión. Por el contrario, si existe una banda de encía adherida insuficiente, el menor traumatismo puede producir recesión.
¿Puede ser el cepillado?
El cepillado de dientes erróneo y traumatizante es el factor precipitante de mayor trascendencia en la etiología de la recesión gingival. Pueden influir muchos factores para que éste se convierta en erróneo y traumatizante: el material de las cerdas del cepillo, la forma de las terminaciones de las cerdas, la presión ejercida con el cepillo, la frecuencia del cepillado, la técnica de cepillado, etc. Se debe controlar cada uno de estos factores en las visitas de instrucción de higiene y control de placa para prevenir la recesión gingival.
La enfermedad periodontal normalmente causa pérdida de inserción mediante la formación de bolsas periodontales, pero también puede producir pérdida de inserción en forma de recesión en dientes donde el tejido gingival y el hueso alveolar tienen un grosor reducido. Por último la recesión gingival puede ser un proceso de remodelación compensatoria de la arquitectura de la encía, debido a la pérdida de soporte periodontal entre los dientes.
Los estudios experimentales realizados en animales demuestran que los movimientos ortodóncicos pueden producir recesión gingival, en cambio los estudios epidemiológicos que comparan poblaciones de personas tratadas y no tratadas ortodóncicamente, apenas muestran diferencias de prevalencia de recesión gingival.
Tratamiento
El tratamiento es de tipo quirúrgico previa la eliminación o corrección del factor que produce la recesión, dentro de las alternativas tenemos: procedimientos quirúrgicos que incluyen colgajos, injertos, técnicas regenerativas o combinación de técnicas. La elección del procedimiento dependerá de la condición y grado de la recesión.
¿Qué es la regeneración mediante el sistema PRF?

La fibrina rica en plaquetas (PRF, platelet rich fibrin), corresponde a una matriz autóloga de fibrina rica en factores de crecimiento, que promueve y acelera la reparación de tejidos blandos y duros.
El PRF se obtiene mediante el centrifugado de una muestra de sangre del paciente y presenta un color amarillo característico. Esta técnica de centrifugado, se viene realizando hace muchos años, para la obtención del Plasma rico en plaquetas (PRP), desconociéndose o más bien, no aprovechándose, hasta hace poco, el potencial reparativo de la fibrina obtenida en el primer ciclo de centrifugado.
Principales ventajas
- Promueve la regeneración de tejidos blandos (encía) y duros (hueso)
- Acorta los tiempos de cicatrización
- No existe posibilidad de rechazo al ser del propio paciente
- Disminuye el riesgo de infección y dolor post operatorio
¿Y esto funciona?
Sin duda, sí. Son muchos los estudios que avalan el uso de esta técnica, es por eso que se usa en otros campos de la medicina, por ejemplo en medicina deportiva.
Los deportistas profesionales se ven especialmente beneficiados con este tratamiento, debido a la propensión a lesionarse y a la necesidad o deseo de volver a la actividad en el menor tiempo posible (lesiones musculares, lesiones de rodilla, tobillo, etc).
El tratamiento con PRF acorta el periodo de recuperación y rehabilitación (hasta en la mitad de tiempo) y reduce las posibilidades de recaída.
Sticky Bone
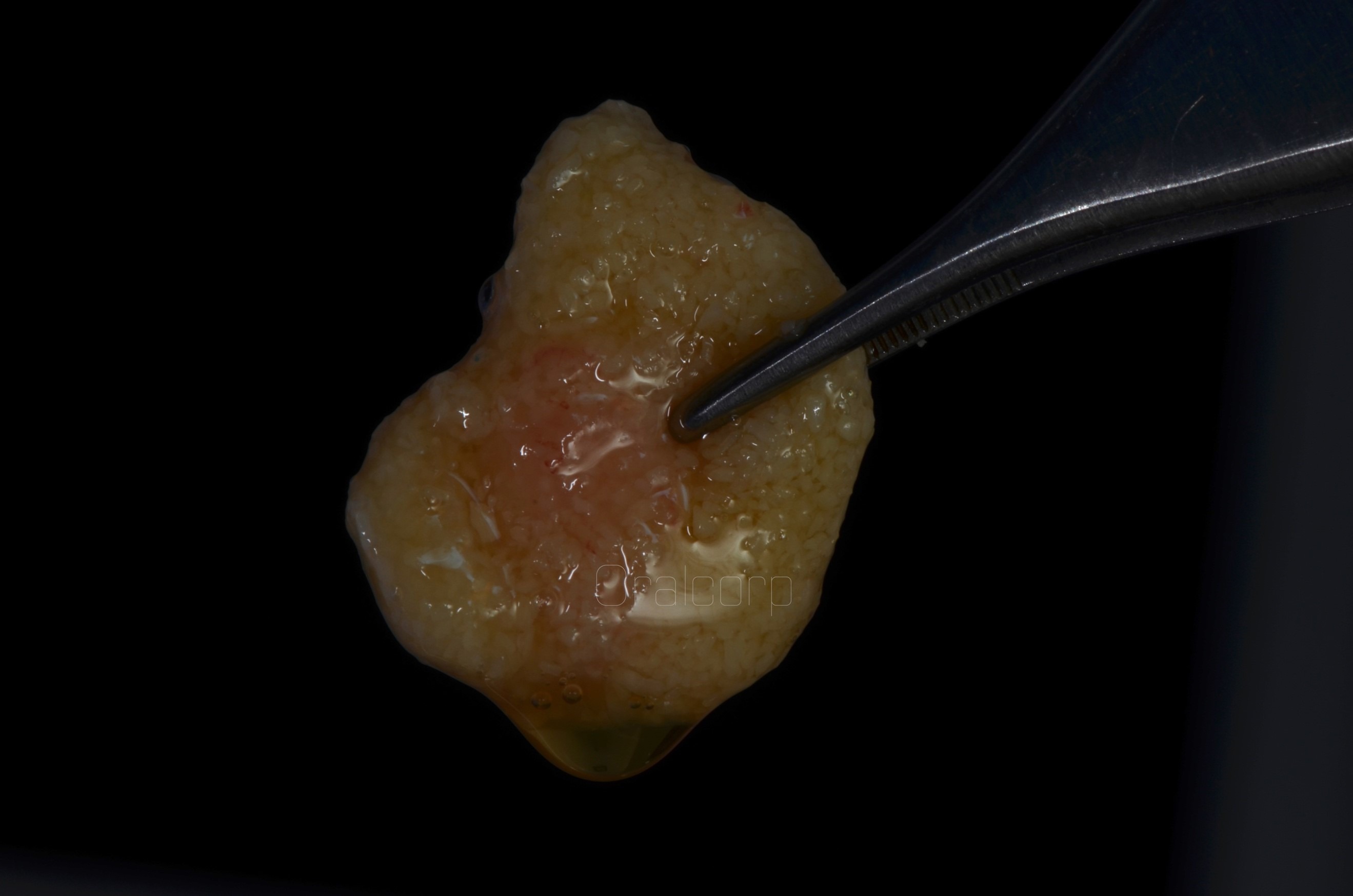
Es un nuevo concepto en producto de concentrados plaquetarios rico en factores de crecimiento que se obtiene de la mezcla de una matriz de fibrina rica en plaquetas y citoquinas (PRF) con la adición de material de injerto óseo.
Ventajas:
Proporciona estabilización del injerto óseo en el defecto, por lo tanto, acelera la cicatrización del tejido y reduce al mínimo la pérdida de masa ósea durante el periodo de cicatrización.
Principales usos:
- Regeneración ósea alrededor de implantes osteointegrados, rellenando el defecto inmediatamente luego de haber colocado el o los implantes.
- En injertos óseos en bloque, para rellenar la zona donante, compactándose las zonas limítrofes del injerto, evitando así los escalones óseos.
- Reconstrucción de grandes defectos óseos post cirugía oncológica


